
2018年導入新専門医制度の仕組みとは?

今さら聞けない!! 専門研修で
「今の自分に必要なこと」を確認しよう!
旧専門医制度の課題解決を目指し新専門医制度が誕生
厚生労働省がくり返し検討した末、2018年4月に新専門医制度が導入されました。 新専門医制度は、「医師が一定以上のスキルを磨き、国民に良質な医療を平等に提供できる」ことを目的にしています。 新専門医制度導入の背景には、旧専門医制度が抱えていた、さまざまな課題の解決も目指しています。
新専門医制度の解説の前に、旧専門医制度で課題となっていた3点をご紹介します。
①専門医の『質の担保』『平均化』の懸念

①専門医の『質の担保』『平均化』の懸念
旧専門医制度では、「内科専門医ならば内科学会」「外科専門医ならば外科学会」のように、各学会が『独自で運用する』認定プログラムを修了することで、専門医資格を取得していました。 しかし、学会ごとに独自に専門医を運用したため、診療領域における認定基準の統一性や、専門医の質の担保に懸念がありました。
②専門医の細分化が国民の誤解を招いていた

②専門医の細分化が国民の誤解を招いていた
2002年より、開業医は専門医資格を広告掲載できるようになりました。これを機に、専門医資格の種類が増加するとともに細分化していき、資格数が100にも及びました。そのなかで波紋を呼んだのが、医療機関の広告でした。「専門医」と記載のある医療機関の広告を見て、「よい治療を受けられる」と誤解されやすくなっていました。この事態は、「国民にとって分かりやすい仕組みになっていない」と考えられていました。
③なぜ地域偏在と診療科偏在は起こるのか

③なぜ地域偏在と診療科偏在は起こるのか
都市部では医師が十分に足りる医療機関がある一方、地方では深刻な医師不足に陥っています。このような都市部と地方の医師の偏りを『地域偏在』といいます。『地域偏在』と同様に、人気診療科に医師が偏る一方で、人手不足の診療科ができることを『診療科偏在』と呼びます。なぜ診療科偏在になるのか、一例を挙げて説明します。耳鼻咽喉科や皮膚科は、「開業しやすい」「ワークライフバランスを維持しやすい」といった理由で、若い医師がどんどん入局します。逆に産婦人科や外科は多忙な上、訴訟のリスクが高いため、「割に合わない」と敬遠されがちです。このような理由で、診療科偏在が生じてしまうのです。
新専門医制度では、専門医資格の認定基準を「日本専門医機構」が管轄して統一することになっています。旧制度で学会ごとにバラツキのあった専門医資格の認定基準が統一されたことによって、専門医の質の向上が期待かかります。
地域偏在の解消を目的として、「シーリング(上限)」も導入されています。シーリングは、専攻医の募集が集中する都市部の採用人数に制限をかけ、偏在解消を目指しています。
※シーリングの詳細については「シーリングについて」をご覧ください。
後期研修医は「専攻医」へ
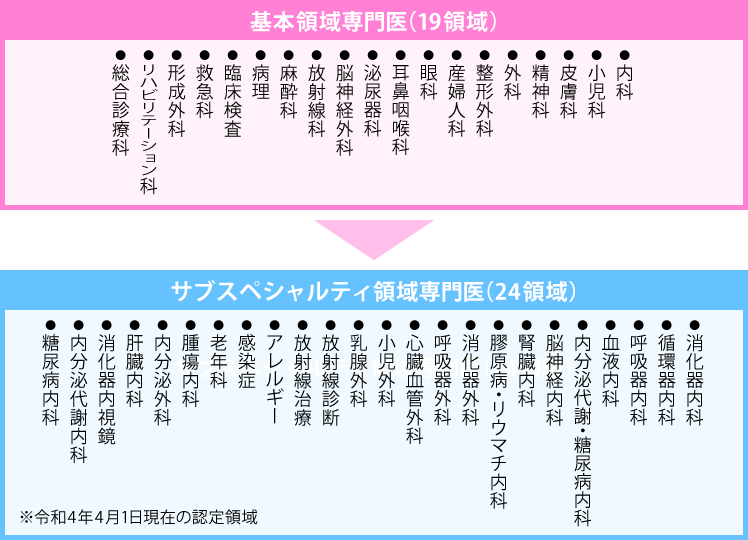
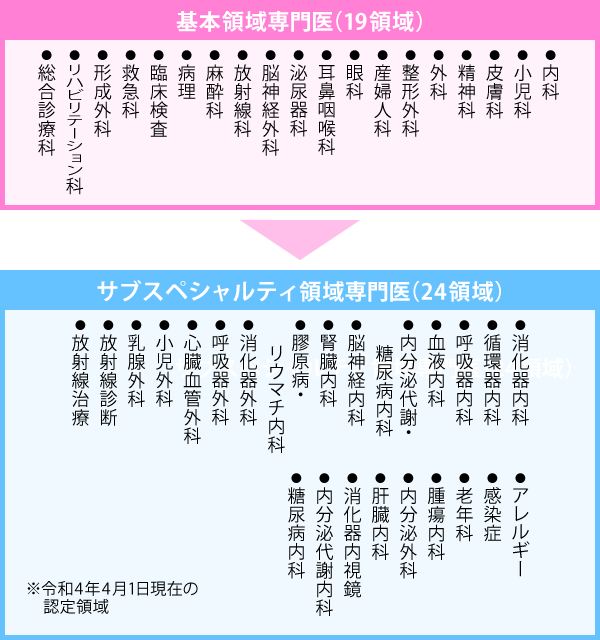
『専攻医』とは、医師免許を取って初期研修を終え、さらにスキルを磨いて専門医を目指して専門研修プログラムを受けている医師のことです。専攻医が受ける専門研修プログラムは、19の基本領域(19の詳細は下表参照)があって、どれを選択するかによって、プログラム期間が異なります。幅はありますが、3~5年間が専攻医としてスキルを磨く期間です。
専攻医は旧制度でいうと、3年目以降の後期研修医の位置にあたります。単純に名前が変わっただけでなく、大きく変わっている点もあります。旧制度では、初期臨床研修を終えさえすれば、医師として自由に進路を決められました。具体的には卒業した大学医局に所属したり、医療機関が独自に募集する「後期研修医」に採用されたりといった方法で専門医を目指すというものでした。しかし新制度の導入以降は、専門研修プログラムを受けて専攻医として研鑽を積まなければ、専門医にはなれない仕組みになっています。
※2020年度医師国家試験合格者9341名のうち、2021年度日本専門医機構へ登録・採用者の人数が1次募集で8658名、2次募集・最終募集も含めると9448名が採用となり2020年度国試合格者以上の「専攻医」が誕生することとなりました。
[下記参照]
■厚生労働省「第114回医師国家試験の合格発表について」
■日本専門医機構「2022年度採用状況(一次募集)」
■日本専門医機構「2022年度採用状況」
■日本専門医機構「2023年度採用状況」
■日本専門医機構「2024年度採用状況」
専門研修プログラムは、日本専門医機構が指定する病院で実施されています。
病院が実施指定を受けるには、厳しい規定をクリアしなければなりません。一例を挙げると、医師の数、手術件数は十分か、地域医療に配慮したプログラム(基幹病院と地域の協力病院で病院群を構成し、必要に応じて各都道府県に設置)を用いているかなどです。そのため、大学病院など規模が大きい病院のみが実施指定の対象となっています。
専門研修プログラムについて
年次ごと(3~5年)に定められたプログラムに則して研修を行い、専門医を養成するものです。一つの基幹病院(一般的に、基本領域の研修プログラムを実施できる地域の中心的な病院を指す)のみで完結型の研修を行うのではなく、複数の連携病院と研修施設群を作り、循環型の研修をしています。 一つの病院だけで研修を行うと、その病院の性質(地域性や医師の専門など)が研修内容の偏りを生む可能性があるので、他の連携病院を必ず作り、循環型(ローテーション型)の研修を行うものと定められています。
基本領域とサブスペシャルティ領域の違いは?
新専門医制度では、「基本領域専門医」と「サブスペシャルティ領域専門医」の二段階制度で専門医を育成しています。まず、19の基本領域で構成される基本領域研修のいずれかのプログラムを終え、基本領域専門医となります。基本領域専門医となった医師のみ、サブスペシャルティ領域研修を受けられます。つまり、サブスペシャルティ領域専門医は、基本領域専門医の知識と技術を深化・発展させているとも考えることができます。
専門医取得までの流れ
1.「専攻医」の情報収集・事前準備・病院見学
初期研修医のみなさまには、初期研修1年目後半の冬(1~3月)には、専門研修プログラムを受ける病院をどこにするか情報収集を始めることをお勧めします。
情報を収集するために重要になるのが病院見学です。病院見学では研修先の雰囲気を体感できるほか、直接質問を投げかけられる貴重な機会になります。
ただし、ほとんどの病院は平日のみの見学となっています。加えて初期研修医のみなさんは慌ただしい生活のため日程調整に苦戦する方もいます。
気になる病院の見学チャンスを逃さないために、初期研修1年目後半の冬から余裕をもって動き出すようにしましょう。
希望する診療科とエリアがシーリング対象の場合は、もっと早くから動き出すと、より自分にあった病院選びができます。
目安のスケジュール感として、初期研修2年目の4月ごろから病院見学の開始を目標とすることをお勧めします。
2. 専攻医に登録・病院の専門研修プログラムに応募
日本専門医機構や領域学会のHPから、自身の基本情報を入力して専攻医に登録します。次に、希望する病院の専門研修プログラムに応募します(例年11月初旬)。
応募できる専門研修プログラムは一つだけです。複数のプログラムに重複応募はできませんから、応募までに一つの病院に意思決定をしておく必要があります。
3.「病院・プログラム」ごとに採用試験・面接実施
応募先の病院に試験・面接の申し込みを行い、指示に従い試験や面接を受けます。
4. 採否の通知が届く
登録した専門医機構、学会から採否の通知が届きます。
一次登録で研修先が決まらなかった場合は、二次登録、最終登録を行うことになります。
5. 各専門研修プログラムに沿って3年以上の研修を受ける
専門研修開始は初期研修プログラム終了後の4月です。3年以上研修を受けます。
<新専門医制度における基本領域別(最短)研修期間>
■3年間:内科、外科、産婦人科、小児科、精神科、放射線科、病理科、臨床検査科、救急科、リハビリテーション科、総合診療医
■4年間:脳神経外科、耳鼻咽喉科、泌尿器科、眼科、麻酔科、形成外科、整形外科■5年間:皮膚科
6. 基本領域の専門医に認定
専攻医として、基幹病院や連携病院で定められた期間の経験を積みます。症例数や論文などの条件を満たし、筆記試験などをクリアすると、基本領域の専門医認定を受けることができます。
7. サブスペシャルティ領域の専門医を取得
基本領域の専門医を取得した後、さらに専門性を深めて特化したサブスペシャルティ領域の専門医を取得することができます。
登録するプログラムにもよりますが、基本領域プログラムの研修後に最短1~2年でサブスペシャルティ領域の専門医試験を受けることができます。
マッチングと新専門医制度の関係
実は、2018年から始まった新専門医制度はマッチングにも関係があります!医学生の方も是非チェック✔してください。
記事の振り返りになりますが、新専門医制度の導入以前は、初期臨床研修修了後に大学医局に所属したり、医療機関で独自に募集する「後期研修医」に採用されたりと、専門医取得のために3~5年ほど経験を積んでいました。 つまり、初期臨床研修を終えれば、医師として自由にその後の進路を決められたということです。
しかし新専門医制度では、専門医になるためには必ず日本専門医機構が定める所定の医療機関で、3年以上の研修を受けなければなりません。ちなみに専門医機構が定める医療機関は、大学病院、もしくは教育体制の整った市中病院に限られています。
なお、募集人数の少ないプログラムについては、院内所属の初期研修医が採用選考で有利になることがあります。なぜなら、院内研修医は、院外研修医よりもいち早く応募情報を得られたり、プログラム責任者との面談がしやすかったりとスピーディに動けるためです。
残念ながら、新専門医制度は専攻医を目指す初期研修医にとって厳しい面もあります。診療科×都道府県によっては、『シーリング』の対象となることや、専門医機構へのプログラム登録は一つに絞らないといけないことなどです。
特に人気の診療科(プログラム)については、応募者が多いことから早めの病院見学などアピールが必要となってきます。候補病院が決まっている場合は早めに病院見学に行き、プログラム責任者などと面談の上、意向を伝えることをお勧めします。
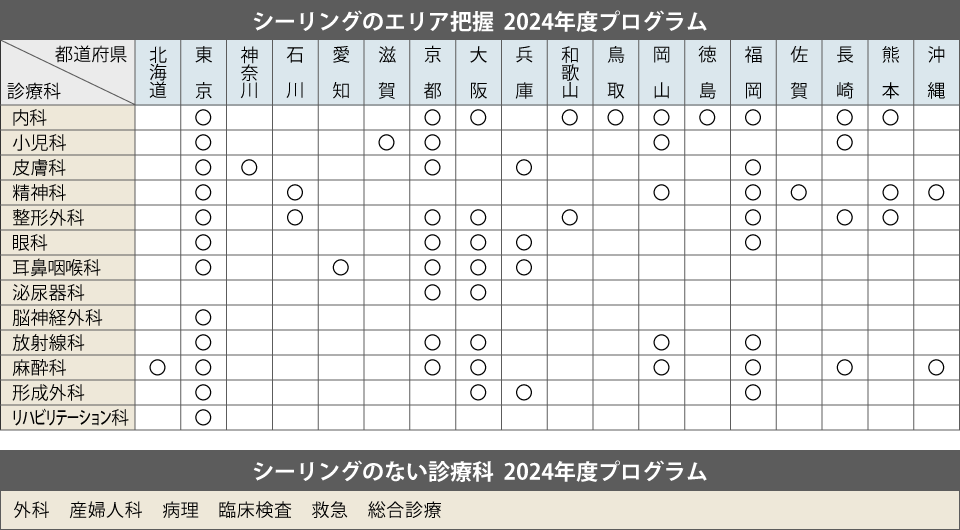
シーリングについて

2020年から実施となっているシーリング制度。この制度は、すでに必要な医師数を確保できている都道府県や診療科に採用数の上限(シーリング)を設けるものです。 シーリング対象の「診療科×都道府県」プログラムについては、通常枠と連携プログラムを併用しているものもあります。 連携プログラムでは、50%以上をシーリングのない都道府県で行っていて、地域偏在の加速を止める狙いがあります。
2023年からは、地方の医師不足を解消する一環として、一部の採用枠で「特別地域連携プログラム」が始まりました。 このプログラムでは、専攻医が医師少数区域の施設で1年以上連携しながら学びます。専攻医志望の方は、自身で「通常枠」「連携プログラム枠」「特別地域連携プログラム」のどの枠なのかを、あらかじめ知っておき、プログラム選びに活かしましょう。
※診療科以外の区分では、自治医大卒の医師や医学部の地域枠で合格した医師が、シーリングの対象外となっています。

ダブルボードについて
専門医機構は、「基本領域専門医において異なる領域の基本領域専門医資格を原則として3個以上同時にもつことは推奨しない。」と定めています。 なぜならば、専門医資格を3個以上取得した場合、それを維持・更新していくことが事実上不可能と考えているためです。 なお、二つの基本領域専門医を目指す医師には、研修期間の短縮が可能になるダブルボードというカリキュラム制(単位制)が取り入れられています。 ダブルボード制によって一つ目の専門医研修歴および症例の一部を、二つ目の専門医研修歴および症例の一部として認定できます。
ちなみにサブスペシャルティ領域専門医においても、異なるサブスペシャルティ領域の専門医資格は原則同時に2個までしか持てないと定められています。
対象診療科
専門研修病院の🔍探し方は?
最後までお読みくださりありがとうございました。ここまで読んでみたものの「どの専門研修がいいか決められない」「新専門医制度や病院の詳細情報を知りたい」「大学病院と市中病院はどちらがいい?」などなどお悩みがあると思います。専門研修病院を探すための手段として、シーメックの専門研修キャリアサポート相談や弊社Webページ掲載の専門研修病院求人情報や専攻医インタビュー記事を参考に情報を集めてみてはいかがでしょう。

専門研修キャリアサポート相談

シーメックでは業界唯一の専門(後期)研修キャリアサポートをおこなっております。
経験豊富なコンサルタントがあなたのキャリア・専門研修のアドバイスを行います。
専門研修・後期研修先の
紹介事例

サブスペシャリティを消化器内科で考えていたので、消化器の指導医が多く、内視鏡の件数が多く、自分も腕を磨ける病院で研修がしたくて相談しました。希望通りの条件に加え、土地勘のなかった東京でも交通の便や治安もよい街だったのでストレスなく研修できています。

専門研修先を選ぶポイントは、「4年間で実力がつくかどうか」ということでした。「外傷症例が多く、手術経験が積める」「マイクロサージャリーを応用した再建手術経験をもつ医師が在籍している」という条件をメックに伝えたところ、3年目からしっかり経験が積める、条件に合った東海エリアの市中病院を紹介してもらいました。同じ目標をもった同期と切磋琢磨できる環境のなか、想像以上に早く実力をつけられそうで、大変満足しています。
専門研修・後期研修のご相談実績多数!!病院と日々繋がりを持っている
シーメックのコンサルタントだから安心してご利用いただけます。






